Estudios electrofisiológicos
(Estudio EP, EPS, estudios electrofisiológicos)
Descripción general del procedimiento
¿Qué es un estudio electrofisiológico?
El estudio electrofisiológico (estudio EP) es un procedimiento invasivo que pone a prueba el sistema eléctrico del corazón. El sistema eléctrico del corazón genera sus latidos.
 |
| Haga clic sobre la imagen para ampliar |
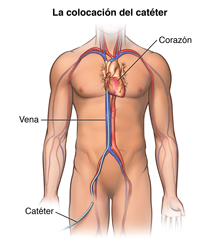
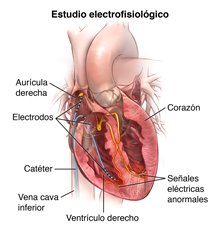
En el estudio electrofisiológico se inserta un pequeño catéter (tubo) de plástico por una vena de la ingle (o brazo, en algunos casos), se pasa hasta el corazón y, para guiarlo, se utiliza un tipo especial de rayos-X, llamado fluoroscopía. Una vez que llega al corazón, se le envían señales eléctricas por el catéter al tejido cardíaco, para evaluar el sistema de conducción eléctrica que contiene el tejido del músculo cardíaco.
Existen varias maneras de realizar estudios electrofisiológicos para contribuir con el diagnóstico de anomalías del sistema de conducción eléctrica del corazón. Por ejemplo, se puede estimular una disritmia o arritmia (ritmo anormal) por medio de una señal eléctrica, en cuyo caso se pueden administrar medicamentos para tratar la disritmia. Para evaluar la eficacia del medicamento administrado, se realiza otro intento para estimular la disritmia.
Se puede realizar un mapeo, otro tipo de estudio EP, para localizar el punto de origen de una disritmia. Si se encuentra la ubicación de la causa de la disritmia, se puede realizar una ablación (extracción del punto mediante congelamiento o radiofrecuencia), que debería detener la disritmia.
 |
| Haga clic sobre la imagen para ampliar |
Los resultados del estudio pueden ayudar al médico a determinar medidas terapéuticas adicionales, tales como la inserción de un marcapasos o un desfibrilador implantable, agregar o modificar medicamentos, realizar procedimientos de ablación adicional o administrar otros tratamientos.
Otros procedimientos relacionados que se pueden usar para evaluar el corazón incluyen: electrocardiograma (ECG) en reposo o de esfuerzo, monitor Holter, ECG de señal promediada, cateterización cardíaca, radiografías de tórax, tomografía computarizada (TC) de tórax, ecocardiografía, resonancia magnética nuclear (RMN) del corazón, escaneos de perfusión miocárdica, angiografía con radionúclidos y tomografía computarizada ultrarrápida. Consulte estos procedimientos para obtener información adicional.
Razones para realizar el procedimiento
El estudio electrofisiológico se puede realizar por las siguientes razones:
-
Para evaluar a un paciente sintomático (que tiene mareos, desmayos, debilidad, palpitación u otros síntomas) con el fin de detectar un problema de ritmo cardíaco cuando otras pruebas no invasivas no han resultado concluyentes
-
Para localizar el origen de un problema de ritmo cardíaco
-
Para evaluar la eficacia de los medicamentos administrados para tratar un problema de ritmo cardíaco
-
Para evaluar la eficacia de un marcapasos
Su médico puede recomendarle un estudio electrofisiológico por otros motivos.
Riesgos del procedimiento
Los posibles riesgos de un estudio electrofisiológico pueden incluir, entre otros, los siguientes:
-
Estimulación de problemas de ritmo cardíaco más graves
-
Sangrado proveniente del lugar(es) de inserción del catéter
-
Lesión al vaso en el lugar(es) de inserción del catéter
-
Infecciones en el lugar de inserción del catéter
-
Perforación del corazón (poco frecuente)
Es posible que desee preguntarle a su médico sobre la cantidad de radiación utilizada durante el procedimiento y los riesgos relacionados con su situación particular. Es una buena idea llevar un registro de su historial de exposición a la radiación, como exploraciones anteriores y otros tipos de radiografías, para así poder informar a su médico. Los riesgos asociados con la exposición a la radiación pueden estar relacionados a la cantidad acumulativa de exámenes y/o tratamientos con rayos X durante un período de tiempo prolongado.
Si está embarazada o sospecha estarlo, debe informárselo a su médico debido al riesgo de lesionar al feto con el estudio electrofisiológico. La exposición a la radiación durante el embarazo puede provocar anomalías congénitas. Si está lactando o amamantando, debe informárselo al médico.
Los pacientes con alergia o sensibilidad a ciertos medicamentos o al látex deben informarlo a su médico.
Para algunos pacientes, tener que estar acostados sobre la mesa durante el procedimiento les puede causar cierta molestia o dolor.
Es posible que existan otros riesgos, dependiendo de su estado clínico específico. Recuerde consultar todas sus dudas con su médico antes del procedimiento.
Antes del procedimiento
-
El médico le explicará el procedimiento y le ofrecerá la oportunidad de formular las preguntas que tenga al respecto.
-
Se le pedirá que firme un formulario de consentimiento mediante el que autoriza la realización de la prueba. Lea el formulario atentamente, y pregunte si hay algo que no le resulta claro.
-
Infórmele al médico si tiene sensibilidad o alergia a algún medicamento, látex, cinta adhesiva, yodo o agentes anestésicos (locales y generales).
-
Deberá ayunar durante un período determinado antes del procedimiento. El médico le avisará durante cuánto tiempo debe ayunar, generalmente durante la noche.
-
Si está embarazada o sospecha que puede estarlo, debe informárselo a su médico.
-
Infórmele al médico si tiene algún piercing en el tórax y/o abdomen.
-
Informe a su médico sobre todos los medicamentos (con receta y de venta libre) y suplementos de hierbas que esté tomando.
-
Informe a su médico si tiene antecedentes de trastornos hemorrágicos o si está tomando medicamentos anticoagulantes (diluyentes sanguíneos), aspirina u otros medicamentos que afectan la coagulación de la sangre. Quizás sea necesario dejar de tomar algunos de estos medicamentos antes de practicar el procedimiento.
-
Su médico puede solicitar un análisis de sangre antes del procedimiento para determinar cuánto tarda en coagular la sangre. También se le pueden realizar otros análisis de sangre.
-
Si se le administra un sedante antes del procedimiento, posiblemente necesite que alguien lo lleve a su casa.
-
En función de su estado clínico, su médico puede solicitar otra preparación específica.
Durante el procedimiento
El estudio electrofisiológico se puede realizar de forma ambulatoria o como parte de su internación en un hospital. Los procedimientos pueden variar en función de su estado y las prácticas de su médico.
Por lo general, el estudio electrofisiológico sigue este proceso:
-
Se le pedirá que se quite las joyas u otros objetos que puedan interferir con el procedimiento.
-
Se le pedirá que se quite la ropa y se le entregará una bata para que se la ponga.
-
Se le pedirá que vacíe la vejiga antes del procedimiento.
-
Si hay mucho pelo en el sitio de la inserción del catéter (área de la ingle), se lo afeitará. Esto ayudara con la curación y reducir la infección después del procedimiento.
-
Le introducirán una vía intravenosa (IV) en la mano o en el brazo antes del procedimiento para inyectarle medicamentos y administrarle líquidos intravenosos, si los necesita.
-
Se acostará boca arriba en la mesa donde se realizará el procedimiento.
-
Estará conectado a un monitor de electrocardiograma (ECG) que registra la actividad eléctrica del corazón y lo controla durante el procedimiento a través de unos pequeños electrodos adhesivos. Durante el procedimiento se controlarán las constantes vitales (frecuencia cardíaca, presión arterial, frecuencia respiratoria y nivel de oxigenación).
-
Es posible que haya varias pantallas de monitores que muestren sus constantes vitales y las imágenes del catéter a medida que se desplaza por su cuerpo al corazón.
-
Le administrarán un sedante a través de la vía IV antes de empezar el procedimiento, para ayudar a que se relaje. Sin embargo, posiblemente permanezca despierto durante el procedimiento.
-
Se verificarán los pulsos debajo del lugar de la vía IV, y con un marcador se los marcará para que después del procedimiento se pueda controlar la circulación que fluye hacia la extremidad que está debajo del lugar del cateterismo.
-
Se inyectará un anestésico local en la piel, en el lugar de la inserción. Puede sentir cierta picazón en el lugar por unos segundos, después que se inyecte el anestésico local.
-
Una vez que el anestésico local haya hecho efecto, se insertará una vaina, o introductor, en el vaso sanguíneo. Esto es un tubo de plástico a través del cual se insertará el catéter en el vaso sanguíneo, para hacerlo avanzar hasta el corazón.
-
Se insertarán uno o más catéteres hasta el vaso sanguíneo, a través de la vaina. El médico pasará el catéter por el vaso sanguíneo hasta el lado derecho del corazón. Se puede utilizar una fluoroscopía (tipo especial de rayos-X que aparecen en un monitor de TV) para ayudar a pasar el catéter hasta el corazón.
-
Una vez que el médico haya colocado el/los catéter(es) correctamente, comenzará la prueba eléctrica enviando impulsos eléctricos muy pequeños a determinadas zonas del corazón. Si ocurre una disritmia, es posible que comience a sentir aturdimiento o mareo. Se le administrarán medicamentos por la vía IV para tratar la disritmia. Alternativamente, se aplicará un choque para detener la disritmia. Antes de que se le aplique este tipo de choque, lo sedarán.
-
Si se descubre que la disritmia es provocada por determinada zona de tejido, es posible que el médico realice una ablación para eliminar el tejido. Esto se realiza con ondas de radio (ablación por radiofrecuencia). Las ondas de radio se emiten por el catéter hasta el tejido.
-
Si nota alguna molestia o dolor, como dolor en el pecho, el cuello, la mandíbula, la espalda o el brazo, si le falta el aliento o tiene dificultad para respirar, debe decírselo al médico.
-
Una vez concluido el procedimiento, se quitarán los catéteres del lugar de inserción. El médico o un ayudante le apretarán en el lugar de inserción para que la sangre pueda empezar a coagularse y la zona deje de sangrar.
-
Cuando se haya detenido el sangrado, le pondrán un vendaje.
-
Le ayudarán a pasar de la mesa a una camilla, para que lo puedan llevar al área de recuperación. NOTA: Si la inserción se realizó en la ingle, no se le permitirá doblar la pierna durante varias horas. Para ayudarle a recordar que debe mantener la pierna recta, se le cubrirá la rodilla con una sábana con los bordes debajo del colchón a ambos lados de la cama, para hacer una especie de sujeción floja.
Después del procedimiento
En el hospital
Después del procedimiento, pueden trasladarlo a la sala de recuperación, donde permanecerá en observación, o pueden llevarlo nuevamente a la habitación del hospital. Permanecerá acostado en la cama durante varias horas después del procedimiento. Se controlará la circulación y la sensación de la extremidad donde se insertó el catéter. Una enfermera controlará las constantes vitales, el lugar de la inserción y la circulación/sensación en la pierna o el brazo afectados.
Deberá informar de inmediato a la enfermera si siente dolor u opresión en el pecho, o cualquier otro dolor, y también cualquier sensación de calor, sangrado o dolor en el lugar de la inserción en la pierna o el brazo.
El reposo puede variar de dos a seis horas, en función de su situación específica.
En algunos casos, la vaina o introductor se pueden quedar colocados en el lugar de la inserción. Si es así, el período de reposo se prolongará hasta la remoción de la vaina. Después de extraerle la vaina, le podrán dar una comida liviana.
Le pueden administrar medicamentos para el dolor o las molestias relacionadas con el lugar de la inserción o por tener que estar acostado y sin moverse durante un período prolongado.
Puede reanudar su dieta habitual después del procedimiento, a menos que su médico decida lo contrario.
Después de finalizar el período especificado de reposo, puede levantarse. La enfermera le ayudará la primera vez que se levante y le controlará la presión arterial mientras está acostado en la cama, sentado y de pie. Debe moverse lentamente al levantarse de la cama, para evitar marearse debido al período prolongado de reposo.
Cuando haya finalizado el período de recuperación, puede recibir el alta para ir a su hogar a menos que el médico decida lo contrario. Si este procedimiento se realizó en forma ambulatoria, debe prever que otra persona lo lleve a su casa.
En su hogar
Una vez en su hogar, debe controlar el lugar de la inserción para detectar cualquier sangrado, dolor inusual, hinchazón y cambio anormal de color o de temperatura en el lugar de la inserción o cerca de éste. Es normal tener un pequeño moretón. Si observa una cantidad de sangre constante o abundante en el lugar, que no puede contener con una venda pequeña, notifique a su médico.
Será importante que mantenga el lugar de la inserción limpio y seco. El médico le dará indicaciones precisas acerca de cómo bañarse.
Posiblemente le aconsejen no realizar ninguna actividad agotadora. Su médico le indicará cuándo puede volver al trabajo y reanudar las actividades normales.
Avísele al médico si tiene cualquiera de los siguientes síntomas:
-
Fiebre y/o escalofríos
-
Aumento del dolor, enrojecimiento, hinchazón, sangrado u otra secreción en el lugar de la inserción
-
Sensación de frío, entumecimiento y/u hormigueo, u otros cambios en la extremidad afectada
-
Dolor/presión en el pecho, náuseas y/o vómitos, sudoración abundante, mareos y/o desmayos
Es posible que su médico le brinde instrucciones adicionales o alternativas después del procedimiento, en función de su situación específica.